Bandscheibenvorfall - Was wirklich hilft
Ursachen, Symptome, Behandlung
Zuletzt aktualisiert: 11.04.2026

Andreas Bucher
Physiotherapeut & sektoraler Heilpraktiker,
Gründer der LANDphysio
Rückenschmerzen? Kribbeln im Bein? Taubheitsgefühle? Ein Bandscheibenvorfall kann dir den Boden unter den Füßen wegziehen. Die Unsicherheit ist riesig. Was passiert da eigentlich in deinem Körper? Und vor allem: Was hilft wirklich?
Ist eine Operation notwendig oder klappt die Heilung auch durch Physiotherapie und Bewegung?
Hier bekommst du die Antworten. Klar, verständlich und mit Fakten, die dir Sicherheit geben. Hör auf, dich von Angst lähmen zu lassen. Lies weiter und erfahre, wie du die Kontrolle zurückgewinnst.

Definition
Was ist ein Bandscheibenvorfall konkret?
Zwischen den Wirbeln unserer Wirbelsäule liegen die Bandscheiben – eine Art stoßdämpfender Puffer aus einem weichen Kern (Nucleus pulposus) und einem festen Faserring (Anulus fibrosus). Diese Struktur sorgt für Beweglichkeit und Schutz der Wirbel.
Kommt es zu Rissen im Faserring, kann sich der weiche Kern nach außen verlagern. Je nach Ausmaß spricht man von einer Vorwölbung (Protrusion), einem Bandscheibenvorfall (Prolaps) oder gar einem vollständig ausgetretenen Gewebestück (Sequester).

Kapitelübersicht:
Gut zu wissen
Nicht jede Bandscheibenveränderung ist ein Grund zur Sorge. Viele Menschen haben einen Vorfall – und merken nichts davon.
Ursachen
Wie entsteht ein Bandscheibenvorfall?
Ein Bandscheibenvorfall entsteht meist nicht durch einen plötzlichen Unfall, sondern entwickelt sich über Jahre hinweg. Die Hauptursache ist der altersbedingte Verschleiß (Degeneration) der Bandscheiben:
- Verlust von Flüssigkeit und Elastizität
- verminderte Belastbarkeit der Faserringe
Beeinflusst wird dieser Verschleiß durch verschiedene Risikofaktoren, die es zu beachten gilt:
- Bewegungsmangel
- Übergewicht
- Rauchen
- schwere körperliche Arbeit
- genetische Veranlagung
Wir sehen hier, dass der überwiegende Anteil der Risikofaktoren aktiv beeinflusst werden kann. Die Gesundheit der Bandscheiben spiegelt sich in unserem Lebensstil wieder.
Besonders betroffen sind die Abschnitte in der Lendenwirbelsäule, insbesondere L4/L5 und L5/S1. Der Hintergrund liegt in der höheren Last, welche die Lendenwirbelsäule zu tragen hat - letztlich erhöht sich die Belastung, je mehr Gewicht über dem Segment vorhanden ist. Weiterhin ist die Stellung der Wirbelsäule ein begünstigender Faktor für die Entstehung.
Wir möchten an dieser Stelle jedoch betonen, dass diese beiden Faktoren nur einen minimalen Einfluss auf die Bandscheiben haben (bevor noch jemand auf die Idee kommt "Ach, ja da kann ich eh nichts dran ändern").
Wenn wir uns näher mit unserem Lebensstil befassen, fächern sich die Lebensstilfaktoren ein weitere Unterkategorien auf:
- Biologisch: Kraft, Alter, Geschlecht, Körpergewicht, Genetik, betroffener Körperteil, Schlaf usw.
- Psychisch: Glaubenssätze, Verhalten, Stimmung, Bewältigungsart, Stressfaktoren, Selbstvertrauen, Ängste, Erwartungen, Motivation usw.
- Sozial: familiäre Umstände, Freundeskreis, Arbeitsumstände, kulturelle Ausprägung, Ausbildungsstand, sozialer Status, sozialer Rückhalt usw.
Spannendes Phänomen:
Es konnte nachgewiesen werden, dass das Vorhandensein einer Depression die Wahrscheinlichkeit für einen Bandscheibenvorfall um ein Vielfaches erhöht. Die psychische Gesundheit ist hier also - wie auch bei anderen körperlichen Themen - ein wesentlicher Einflussfaktor.
Gemeinsam decken wir mit unserer therapeutischen Diagnostik auf, welche verborgenen Faktoren deine Schmerzen auslösen. So können wir im Anschluss ganz gezielt ansetzen und sie effektiv lindern.
Für Betroffene aus dem Allgäu
Du hast einen Bandscheibenvorfall und willst
eine nachhaltige Behandlung?
Dann lass uns gemeinsam herausfinden, was dein Rücken wirklich braucht: Unsere Physiotherapie‒Behandlung.
Symptome
Woran erkenne ich einen Bandscheibenvorfall?
Die Symptome variieren je nach Lage und Ausmaß des Vorfalls. Häufige Beschwerden sind:
- Tiefe Rückenschmerzen, besonders bei Belastung
- Ischiasschmerz: ziehend vom Gesäß über das Bein bis in den Unterschenkel
- Kribbeln, Taubheitsgefühle oder Muskelschwäche in bestimmten Regionen
Welche Symptome auftreten, hängt davon ab, welcher Nerv und ob ein Nerv überhaupt durch die vorgewölbte bzw. ausgetretene Bandscheibenmasse gereizt wird.
Rückenschmerzen allein bedeuten nicht automatisch einen Bandscheibenvorfall. Viel häufiger sind unspezifische Rückenschmerzen.


Dauer
Wie lange dauert ein Bandscheibenvorfall?
In vielen Fällen heilt ein Bandscheibenvorfall überraschenderweise von selbst. Der Körper erkennt das ausgetretene Gewebe als "Fremdkörper" und baut es über Entzündungszellen (Makrophagen) langsam ab. Dieser Vorgang kann mehrere Wochen bis Monate dauern.
Besonders schnell resorbierbar sind sogenannte Sequester – vollständig abgelöste Gewebeteile.
Studien zeigen, dass zwei Drittel aller Vorfälle sich auf diese Weise deutlich zurückbilden.
Wie lange Schmerzen oder sonstige Symptome bestehen bleiben, ist jedoch abhängig davon, ob dein Körper den Bereich und die Reize auf die Bandscheibe wieder als sicher einstuft (siehe Einflussfaktoren sowie Lebensstilfaktoren).
Geduld, Bewegung und gezielte Therapie sind die besten Helfer im Heilungsverlauf.
Behandlung
Was hilft wirklich bei einem Bandscheibenvorfall?
Die gute Nachricht: In den meisten Fällen ist keine Operation nötig!
Stattdessen hilft eine Kombination aus Aufklärung, Bewegungstherapie und eventuell Schmerzmedikamenten. Physiotherapie stärkt die Muskulatur, verbessert die Beweglichkeit und hilft, Schmerzen zu reduzieren. Ziel ist es, aktiv zu bleiben und die Funktionsfähigkeit wiederherzustellen.
Nur bei fortschreitenden neurologischen Ausfällen (z. B. Lähmung oder Störungen von Blasen-/Darmfunktion) ist ein operativer Eingriff angezeigt. Doch selbst dann sollte eine Operation stets sorgfältig abgewogen werden.
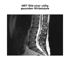
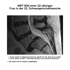
Anhand der Checkliste (Bild rechts) kannst du abwägen und durchaus auch mitentscheiden, ob eine Operation in deiner Situation sinnvoll ist.
Muss ein Bandscheibenvorfall operiert werden?

Was nicht hilft - oder nur kurzfristig:
Massage, manuelle Therapie – das lindert nur vorübergehend, behebt aber nicht die Ursache. Unser Ansatz: Hilfe zur Selbsthilfe. Damit wirst du unabhängig und stärkst deinen Rücken aus eigener Kraft. Wir setzen Massage oder manuelle Therapie nur ein, wenn aufgrund extrem starker Schmerzen keinerlei Bewegung möglich ist. In diesem Fall sollen sie als "Türöffner" die Bewegung ermöglichen.
Medikamente
Halte Rücksprache mit deinem Arzt und nimm Medikamente nur im Notfall zu dir. Im Sinne von: So wenig wie möglich, so viel wie nötig. Übermäßiger Medikamentenkonsum ruft andere Nebenwirkungen hervor und verzerrt die Behandlung und Trainingstherapie, da Schmerzen vorher blockiert werden. Das Feedback deines Körpers zu unseren Maßnahmen wird ausgeschaltet, wenn zuvor Medikamente genommen werden.
Mythen
5 große Mythen über Bandscheibenvorfälle
Auch bei Bandscheibenvorfällen halten sich gewisse Mythen auch nach Jahrzehnten noch immer hartnäckig und wir möchten dir diese kurz erläutern sowie Hintergründe und Fakten aufzeigen. So tappst du in keine Falle mehr und bist bestens gewappnet für die optimale Schmerzlinderung.
Die Bandscheibe ist verrutscht.
Bandscheiben sind fest zwischen den Wirbeln verankert. Weiterhin sind sie durch viele Bänder und natürlich auch durch Muskeln und Faszien gesichert. Sie können nicht einfach spontan "verrutschen".


Der Nerv ist eingeklemmt.
Nerven sind biegsam und flexibel – sie lassen sich kaum 'einklemmen'. Schmerzen entstehen meist nicht durch Druck allein, sondern durch Entzündungsreaktionen rund um die Nervenwurzel wegen der “verletzen” Bandscheibe. Das ist auch der Grund, warum viele Beschwerden von selbst wieder verschwinden – sobald die Entzündungsreaktionen rund um den Bandscheibenvorfall abgeklungen sind, reduzieren sich meist auch die Schmerzen.
kostenlose pdf
Rücken-Report 2.0

Rückenschmerzen besser verstehen
5 Fehler in der Behandlung von Rückenschmerzen und wie du sie vermeiden kannst
11 Mythen über Rückenschmerzen, die selbst von Ärzten ignoriert werden!
BONUS: Selbst-Test, um das Risiko für chronische Rückenschmerzen zu ermitteln
Für Personen mit akuten oder sehr hartnäckigen Rückenschmerzen, die ihre Schmerzen besser in den Griff bekommen wollen und sich eine Leitlinie wünschen, die Schmerzlinderung auch erreichen zu können.
Ich muss mich jetzt schonen mit meinem Bandscheibenvorfall.
Kurzfristige Ruhe ist okay, aber auf Dauer ist Schonung kontraproduktiv. Bewegung fördert Heilung. Damit die Bandscheibe wieder belastbar wird, sollte innerhalb der ersten Monate schon ein angepasstes Training stattfinden.
Ein Bandscheibenvorfall muss operiert werden.
In über 90% der Bandscheibenvorfälle ist keine Operation notwendig. Das zeigen viele Studien und Übersichtsarbeiten. Unser Körper kann sich extrem gut selbst regenerieren mit Selbstheilungskräften. Wenn wir dies dann durch eine gezielte Therapie und körperliches Training unterstützen, dann ist man nach wenigen Monaten schon wieder gut auf dem Damm und kann seinen Alltag genießen. Abgesehen davon ist eine Operation immer mit weiteren Umständen wie Krankenhaus-Aufenthalt und Ähnlichem verbunden.

Der MRT-Befund erklärt meine Schmerzen.
Viele Menschen haben sichtbare Vorfälle – und keinerlei Symptome. Schmerz ist komplex und hängt nicht nur vom MRT Bild ab. Nur weil etwas auf einem Bild anders aussieht, heißt das also noch lange nicht, dass das auch die Schmerzursache ist. Es sollte also stets deine individuelle Situation betrachtet werden, um Schmerztreiber herauszufiltern und dann geeignete Maßnahmen zu ergreifen.
Zusammenfassung
Dein Weg zurück in die Bewegung beginnt heute.
Ein Bandscheibenvorfall ist in sehr vielen Fällen kein Notfall. Häufig haben wir sogar einen Bandscheibenvorfall, ohne es zu wissen!
Die meisten Bandscheiben heilen mit Geduld und angepasster Trainingstherapie. Eine Operation ist daher meist überflüssig.
Je besser du deine Beschwerden verstehst, desto weniger Sorgen musst du dir machen. Dabei stehen wir dir stets zur Seite.
Wichtig ist, dass du auf deinen Körper hörst und genauestens reflektierst, warum er sich evtl. meldet.
Vertraue deinem Körper aber vor allem darin, dass er sich mit geeigneter Trainingstherapie, vernünftigem Verhalten im Alltag und den passenden Nährstoffen sehr gut selbst heilen kann.
Quellenangaben
1. Brinjikji et al. (2015): Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. (American Journal of Neuroradiology)
Belegt im Artikel: Dass extrem viele Menschen einen Bandscheibenvorfall haben, ohne jemals Schmerzen zu spüren (etwa 30-40% der schmerzfreien 30- bis 50-Jährigen haben auf dem MRT einen Vorfall). Das MRT allein erklärt also nicht zwingend den Schmerz. Referenz & Link: Brinjikji, W., et al. (2015). American Journal of Neuroradiology. https://pubmed.ncbi.nlm.nih.gov/25430861/
2. Jensen et al. (1994): Magnetic resonance imaging of the lumbar spine in people without back pain. (New England Journal of Medicine)
Belegt im Artikel: Die berühmte Grundlagenstudie, die bewies, dass "Auffälligkeiten" an der Bandscheibe bei völlig gesunden Menschen die Norm und nicht die Ausnahme sind. Referenz & Link: Jensen, M. C., et al. (1994). New England Journal of Medicine. https://pubmed.ncbi.nlm.nih.gov/8035846/
3. Zhong et al. (2017): Incidence of Spontaneous Resorption of Lumbar Disc Herniation: A Meta-Analysis. (Pain Physician)
Belegt im Artikel: Den faszinierenden Fakt, dass das körpereigene Immunsystem (Makrophagen) das Vorfallsgewebe als "Fremdkörper" erkennt und abbaut. Die Studie zeigt, dass sich gut zwei Drittel (ca. 66%) aller Vorfälle spontan zurückbilden. Referenz & Link: Zhong, M., et al. (2017). Pain Physician.
4. Chiu et al. (2015): The probability of spontaneous regression of lumbar herniated disc: a systematic review. (Clinical Rehabilitation)
Belegt im Artikel: Dass besonders die schwersten Formen (wie der komplett abgelöste Sequester) die höchste Wahrscheinlichkeit haben, vom Körper schnell und vollständig resorbiert (abgebaut) zu werden. Referenz & Link: Chiu, C. C., et al. (2015). Clinical Rehabilitation. https://pubmed.ncbi.nlm.nih.gov/25009200/
5. Peul et al. (2007): Surgery versus prolonged conservative treatment for sciatica. (New England Journal of Medicine)
Belegt im Artikel: Die international bekannteste Studie, die belegt: Langfristig (nach 1 bis 2 Jahren) gibt es bei einem Bandscheibenvorfall keinen Unterschied im Heilungserfolg zwischen einer Operation und konservativer Physiotherapie/Aufklärung. Referenz & Link: Peul, W. C., et al. (2007). New England Journal of Medicine. https://pubmed.ncbi.nlm.nih.gov/17538084/
6. Gugliotta et al. (2016): Surgical versus conservative treatment for lumbar disc herniation: a prospective cohort study. (BMJ Open)
Belegt im Artikel: Die Empfehlung, dass Operationen bei Bandscheibenvorfällen nur im äußersten Notfall (z. B. bei Lähmungen) erfolgen sollten, da sie gegenüber strukturiertem Training keinen dauerhaften Mehrwert bieten. Referenz & Link: Gugliotta, M., et al. (2016). BMJ Open. https://pubmed.ncbi.nlm.nih.gov/27988364/
7. Brisby (2006): Pathology and possible mechanisms of nervous system response to disc degeneration. (European Spine Journal)
Belegt im Artikel: Den Mythos des "eingeklemmten Nervs". Schmerzen und Beinausstrahlungen (Ischias) entstehen meist durch starke chemische Entzündungsstoffe, die aus dem Kern der verletzten Bandscheibe austreten und den Nerv reizen – nicht zwingend durch rein mechanischen Druck. Referenz & Link: Brisby, H. (2006). European Spine Journal. https://pubmed.ncbi.nlm.nih.gov/16652051/
8. Dahm et al. (2010): Advice to rest in bed versus advice to stay active for acute low-back pain and sciatica. (Cochrane Database)
Belegt im Artikel: Die dringende Empfehlung, Schonung und Bettruhe zu vermeiden. Aktiv zu bleiben (im schmerzfreien oder leicht tolerierbaren Bereich) fördert die Heilung der Bandscheibe deutlich besser als Passivität. Referenz & Link: Dahm, K. T., et al. (2010). Cochrane Database of Systematic Reviews. https://pubmed.ncbi.nlm.nih.gov/20556780/
9. Vroomen et al. (1999): Lack of effectiveness of bed rest for sciatica. (New England Journal of Medicine)
Belegt im Artikel: Eine weitere hochkarätige Bestätigung, dass Patienten, die ihren Alltag bei Ischiasbeschwerden so normal wie möglich fortführen, schneller gesunden als jene, die sich schonen. Referenz & Link: Vroomen, P. C., et al. (1999). New England Journal of Medicine. https://pubmed.ncbi.nlm.nih.gov/10024458/
10. Pinheiro et al. (2016): Symptoms of Depression and Risk of New Episodes of Low Back Pain: A Systematic Review. (Preventive Medicine)
Belegt im Artikel: Dein "Spannendes Phänomen": Die Studie beweist, dass eine eingeschränkte psychische Gesundheit (wie depressive Verstimmungen) ein massiver Risikofaktor für das Auslösen von starken Rückenschmerzen ist. Referenz & Link: Pinheiro, M. B., et al. (2016). Preventive Medicine. https://pubmed.ncbi.nlm.nih.gov/26334515/
11. Shiri et al. (2010): The association between obesity and low back pain: a meta-analysis. (American Journal of Epidemiology)
Belegt im Artikel: Den Zusammenhang zwischen dem Lebensstil (Speziell: Übergewicht) und einem drastisch erhöhten Risiko für Bandscheibenvorfälle und lumbale Rückenschmerzen. Referenz & Link: Shiri, R., et al. (2010). American Journal of Epidemiology. https://pubmed.ncbi.nlm.nih.gov/20051416/